Psychiaters opgelet: BIOMARKERS! Psychologen: lees mee (het artikel zelf is lastig voor ons). Een interessant medisch onderzoek naar de adder onder het gras van het biomarker-onderzoek in de psychiatrie: wat zijn de biologische verschillen tussen groepen van patiënten en gezonden eigenlijk waard?
Er wordt veel onderzoek gedaan naar biomarkers van medische aandoeningen. Biomarkers zijn lichamelijke kenmerken van de aandoening die verraden dat er iets aan de hand is. Biomarkers kunnen worden bepaald op weefsel, genen, vloeistoffen, cellen, moleculen, kortom in principe alles van het lichaam. Een biomarker kan iets zeggen over het ziekterisico, over ziektedetectie en/of ziektekenmerken. Daarmee geeft het mogelijkheden tot (precieze) opsporing en behandelindicaties. In bijvoorbeeld kankeronderzoek zijn biomarkers van enorme invloed geworden op behandelingen.
Maar dan: biomarkers in de psychiatrie. Er worden wel biomarkers gevonden voor bijvoorbeeld schizofrenie spectrum stoornissen (SSS) en bipolaire stoornis (BS), maar de auteurs signaleren daar een groot probleem mee: betreffende studies zijn case-control studies, dus studies die biologische kenmerken van SSS of BS vergelijken met gezonde (controle) proefpersonen. Niks mis mee? Toch wel. Het grote probleem in de psychiatrie is: heterogeniteit. SSS en BS zijn berucht om hun ‘fuzzy symptoms’, oftewel hun heel erg vage symptoom afgrenzingen. Naast deze klinische heterogeniteit zijn ook de biologische (predispositionele) en omgevings-heterogeniteit groot. De ene SSS- en BS-patiënt is bepaald de andere niet! Case-control designs berekenen gemiddelde patiënten om groepen te vergelijken; en dat is nou juist het probleem, vanwege de grote spreiding rond die gemiddelden (de heterogeniteit).
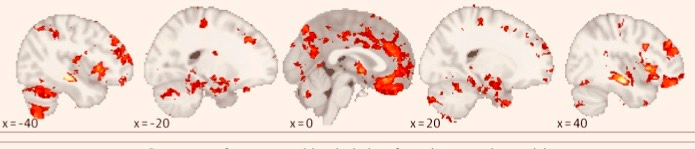
De Noorse auteurs verrichtten cross-sectioneel onderzoek bij patiënten die zich tussen 2004 en 2007 meldden voor (opname en) behandeling, met schizofrenie spectrum stoornissen (N=218) of bipolaire stoornis (N=190). Daarnaast includeerden ze gezonde individuen (N=256). Het onderzoek omvatte T1-weighted magnetic resonance imaging-onderzoek en neuropsychologisch onderzoek naar verbaal leren en geheugen, verwerkingssnelheid, werkgeheugen en executieve functies. De vraagstelling is kortgezegd of er verschillen bestaan tussen SSS, BS en gezond; en vooral hoe groot de heterogeniteit is in de groepen SSS en BS en wat dit betekent voor de interpretatie van de gevonden groepsverschillen. De statistische specificaties van de studies zijn omvangrijk, maar voor wie het wil weten: men gebruikte normative modeling of neuroimaging data using gaussian process regression.
Het resultaat bevestigt het vermoeden van de onderzoekers: ja, er zijn robuuste verschillen tussen gezonden versus SSS- en BS-patiënten, in meerdere regionen van het brein (voor meer informatie leze men het artikel). Maar ook bleek dat er, zoals verwacht, maar een paar regionen waren waarop meer dan 2% van de patiënten ook dezelfde afwijking in de hersenen had. Anders gezegd: de SSS- en BS-breinen verschillen inderdaad van de gezonden, maar ze verschillen (bijna) allemaal weer anders van de gezonden. En daar gaat dan je biomarker… De variatie is te groot. De hersenafwijkingen zijn als regel zo uniek, dat we in een hersenafwijking voorlopig bij lange na niet een generiek concept als schizofreniespectrum stoornis of bipolaire stoornis zullen herkennen. Laat staan dat het kan helpen bij de detectie of behandeling van de aandoeningen bij individuen.
Wolfers T, Doan N, Kaufmann T, et al. (2018). Mapping the heterogeneous phenotype of schizophrenia and bipolar disorder using normative models. JAMA Psychiatry, 75, 1146-1155.





